白内障(はくないしょう)の手術と患者さんの声 西伊豆眼科クリニック
横浜相鉄ビル眼科医院のHPはここ
このページは、西伊豆眼科クリニック(横浜相鉄ビル眼科医院と同じ医療法人が運営しています)のHPです。
私、院長の大高が「自信がある」と言うのには理由があります。
西伊豆眼科クリニック トップページへ
●手術のビデオは
https://youtu.be/8aFo717cJOk
ご覧下さい。現在はもっと小さな切開から手術をやっておりますので術式が少々違いますが、基本部分は同じです。操作をゆっくり丁寧にやわらかくやりつつも、無駄なく早く終わっている感じをわかっていただければ幸いです。
ビデオ撮影用に特別にやった症例ではなく、たまたま撮影した普通の症例をあえて出していますので、少々見づらい部分などがあることをご容赦下さい。
●難症例手術のビデオは
https://youtu.be/0QpCZ6Kbo9w
をご覧ください。
大高功医師が横浜相鉄ビル眼科医院にて行った、難症例の白内障手術です。公開を前提に撮っていませんので、コマ落ち、見づらい部分などがあることをお許しください。また、プロの方もご覧になることが前提になっていますので、時々専門用語があることをお許しください。
前嚢がガチガチに硬くて(プロの方へ:ASCではなくてACC、anterior capsular cataract と言うべきでしょう)、過熟白内障(mature
cat)、過熟なのに中の中がけっこう硬い(NS)、膨化白内障(intumescent cat)、きょろきょろする(キョロ)、という、最も手術が難しいランクに入ると思われる症例です。
通常の白内障はできて当然、このような難しい症例ができてこそ真のプロだと自分では思っていますので、日々精進しています。プロの方、特に白内障手術を修行中の先生には、手術の参考にしていただければ幸いです。
もっと難症例は
https://youtu.be/e9IC8_4igeo (緑内障術後の白内障手術。核が超固い、水晶体がめちゃくちゃ弱い)
https://youtu.be/_OKIic62NnQ (病気で震えが止まらない患者さんの白内障手術)
https://youtu.be/vHtFimN1z9g (これは上のと同じビデオですが、音声での解説付きです)
などです。
●手術時の風景は
http://youtu.be/LsqFlKYD51w
です。 自分たちにとってはいつもの光景なのでそんなに面白くないかなぁと思うのですが、手術室でどんなことをやっているかを見る機会は滅多にないと思いますので、興味のある方はご覧ください。
●自分らにとって一番困難な、体質的に水晶体がめちゃくちゃ弱い患者さんへのオペをどうやって切り抜けるか、は、以下のビデオをご覧ください。
https://youtu.be/YdpRfxbx-Os
●白内障手術をすると、眼圧が下がることがあり、緑内障の患者さんにとって、とても良い場合があります。以下、カルテのビデオです。
https://youtu.be/xw7JB2Q1Qx8
●All About さんに、我々のチームの白内障手術への取り組みをご評価いただき、取材と掲載をしていただきました。
https://allabout.co.jp/gm/gc/301714/
また、白内障手術他の手術を評価していただき、平成23年3月23日に、TBSさんの「これが世界のスーパードクター」に出していただきました。著作権の関係上、映像は非公開とさせてください。
●手術を受けた患者さんの声は、http://isao.com/cat.htm ご覧ください。病院の公式サイトに体験談を掲載してはいけない、という法律ができましたので、お手数かけて申し訳ございません。
●白内障とは?
目はカメラと似た構造になっています。レンズにあたる部分が水晶体(すいしょうたい)、フィルムにあたる部分が網膜(もうまく)です。水晶体が加齢やその他の理由(アトピー性皮膚炎などの全身疾患。まれに、特に理由なく若くしてにごる人もいます)で白く濁って、視力が低下した状態が白内障です。
●手術はいつ受ければいいですか?
白内障は、「患者さんが不便をお感じになると手術で治療」、ということになります。しかし、「不便を感じたときって、いつ?」という質問を多く受けます。
個人的には、「矯正視力、すなわちめがねで最大限に矯正した時の視力が0.5をきるようになってきますと、手術を検討してください」、と断言しておきます。というのは、現代の手術では水晶体の中身をくだいて吸い取ってきれいにしますので、あまりに進行すると、中身が硬くなって手術がやりにくくなります。手術がやりにくいということは成功率が落ちるということなので、患者さんにとってデメリットになるわけです。といっても、矯正視力が0.1になるまで眼科にも行かずにほっとくようなお気楽な人もごくごく身近にいるので(私の実の母親です! 体験記はこのページの下をご覧下さい)・・・ま、どれだけ進んでいてもおこったりしませんから、気軽に受診してください(^^)
●手術のやりかた
水晶体はキャンディーのような構造になっています。すなわち、キャンディー本体(核)が袋(嚢(のう))につつまれているわけです。
白内障は、核がにごった状態です。
手術は、嚢の上の部分を丸く切り取って、核のみを破砕吸引して、嚢に眼内レンズを入れます。
この嚢は非常に繊細で、すぐ破損してしまいます。嚢が非常に弱いとかいう理由で破損がやむを得ない場合が多々ありますが、そうでない場合は破損しないようにやることが大切です。
●私が自信を持っているポイント
私は前の職場の静岡では、地元の開業医の先生方から多くの患者さんを紹介していただきました。プロから患者さんを紹介していただく、というのは大変光栄なことで、技術が認められている証拠だと思っています。しかし、患者さんの中には開業医さんご自身のご家族や、ドクター自身も含まれますので、プレッシャーは相当なもんです。医者の不養生といいます。ドクターやその家族は往々にして進行した難しい症例です。
また、平成14年1月から平成17年3月まで、和歌山県のクリニックにて、999人の白内障手術をいたしました(クリニックは、院長の引退に付き廃院)。月平均25.61人です。月といっても、1ヶ月に行くのは1日だけです。純粋なプロとして雇われて手術をしているわけで、絶対に失敗が許されない環境で、1日で、難しい症例も含まれる25人から26人ぐらいを手術してきました。
現在でも、西伊豆眼科クリニックで、毎月白内障手術をやっています(1日平均12例)。横浜相鉄ビル眼科医院で、毎月20から25人を手術しています。西伊豆では、一人暮らしの母に数年ぶりに家族が会いに行ったら寝たきりで、どうも目が見えないような感じなので眼科を受診すると、もう絶望的に進行した白内障で、行きはたんかで運ばれてきたのに、手術が終わったらすたすた歩いて帰る、そんな患者さんもいます。こういう極限まで進行した患者さんの手術はただでさえ非常に難しい上に、しかも必ず(失礼な言葉ながら)ボケているので(ま、ボケていなければその前に自分で病院に行きますよね)、手術中患者さんがあばれたりしますので、絶望的に困難です。こんな、普通ありえないような症例の手術もやっています。
そんな中で技術を磨いてきましたし、今も日々磨いていますので、手術の安定性、技術に関しては絶対の自信を持っています。しかし、決して己の腕におぼれることなく、今後も研鑽してまいります。慢心は技術の一番の大敵ですから。
●手術に関しての私のこだわり
最近テレビなどで、手術時間の短さを自慢するドクターが見受けられますが、私はまったく違うことを重視して手術をやっています。
これを読んで下さっている患者さん、または患者さんのご家族も何らかのプロ(主婦なら家事のプロ)なのでおわかりいただけると思うのですが、仕事というものは、早く終わりたいと考えてやると、数多くやるうちには必ずミスや雑な仕事が発生します。
私や私のチームのドクターは眼手術のプロとして全人生をかけてこの仕事をやっていますから、常に良い仕事をしたいと考えています。私が患者なら、時間は少々かかっても、より良い治療をしてもらいたいですから。
先ほどの繰り返しになりますが、水晶体はキャンディーのような構造になっています。すなわち、キャンディー本体(核)が袋(嚢(のう))につつまれているわけです。
手術は、嚢の上の部分を丸く切り取って、核のみを破砕吸引して、嚢に眼内レンズを入れます。
この嚢は非常に繊細で、すぐ破損してしまいます。嚢が非常に弱いとかいう理由で破損がやむを得ない場合が多々ありますが、そうでない場合は破損しないようにやることが大切です。
速さ自慢の先生の手術を見ると、核を破砕する機械の口を下に向けたまま全部吸い取っている術者も見られます。こうすると速いし、ほとんどの患者さんで問題なく終了するわけですが、後嚢、すなわち、嚢の後ろ側の一番大事なところが、さらに後ろの硝子体に押されてちょっとしたきっかけで急に上がってきて(サージといいます)、核と一緒に吸いとって破損してしまう可能性があります。なので、核を取り出してきて、口を上に向けないまでも、最低限横に向けて破砕することにより、そういうトラブルを避けるわけです。こうすると時間はかかりますが、安全にできます。
破砕する手技の部分以外も、私はあえて自分のイメージの8割ぐらいのスピードでゆっくりやっています。眼外の操作は早いにこしたことはないですが、眼内操作をあまりに早くやると、眼内の水の乱流がより強く起こり、それによって眼内組織がうけるダメージも増します。目の内部は繊細なのです。具体的には、目の中での操作をする場合、「シュシュッ」と動くのではなくて、「ぬるっ」という感じで動くわけです。
最近5件連続の自分の手術のビデオを見たところ、手術時間は平均10分前後でした。時間的にはこんなもんでいいじゃないですか。難しい症例ですと、1時間近くかけてゆっくりやる場合もあります。手術に大切なのは1分2分の時間を短縮することではありません。まれにしか発生しないトラブルも常に想定して、そういう場合にも対処できるようなやり方でやるために、かける時間はかける。そして、動きをあえてゆっくりにすることにより、目へのダメージを最低限にとどめる。これが私のこだわりです。
しかし、患者さんは「それでもやっぱりテレビに早い先生が出ているし・・・」とお考えになると思います。そういう患者さんのために、ほんとうはあまり好きではないのですが、私自身が嫉妬心ではなくて客観的に述べていることも証明したいし、何より患者さんの幸せのために、手術は時間を自慢してはいけないということの一例を提示します。

上の写真は、「4分で手術が終わる」という先生のところで手術を受けた患者さんの術後です(2007年7月11日手術)。
患者さんから「その先生に紹介状を書いてほしい」という希望がありました。私も患者さんが良くなればうれしいので、紹介状を書きました。先生の名誉のために言うと、その前に紹介した患者さんはたいへん経過良好でした。
よくご覧下さい。瞳孔がやや2時方向に引っ張られる形で変形しているのがおわかりいただけますでしょうか。
ちょうど2時方向の角膜と結膜(白目)の境目(矢印の部分)に切開創があるのですが、そこに虹彩(茶色い部分)がはさまって引っ張られているからです。虹彩の模様が2時方向に引っ張られる形で変形していることからもおわかりいただけると思います。
これは、術後に切開創から水が漏れて虹彩がはさまったか、術中にすでにはさまっていたものがそのままになっていたものかと思われます。
患者さんは、虹彩がつねられている状態なので、痛みを訴えられていました。しかし、痛いだけなら、その部分の神経が麻痺していつか収まってきますからまだいいんです。
この状態ですと、虹彩が空気に接する可能性があります。虹彩が空気に接している状態が続くと、体内に虹彩に対する抗体ができて、この目のみならず、逆の目の虹彩もその抗体に攻撃されて、炎症が起こって、両眼失明の危険があります(交感性眼炎として知られる、不思議な現象です)。なので、これは眼科的には大トラブルなのです。
胃を切除する手術をしたら、術後に傷に腸がはさまっていたのと同じというとわかりやすいかもしれません。僕らの世界では絶対にやってはいけない凡ミスです。
その先生はビデオなどで見る限り、手技自体はたいへんスムーズな術者です。私も先生のビデオで多くのことを学習させていただきましたし、先生の開発された器具も使用させていただきました。なので、その先生は本来なら私が最も尊敬すべきオペレーターの一人です。
また、私は大切な患者さんの目でチャレンジしたこともありませんが、私はどんな方法でやっても4分で終わることができないことも素直に認めなければなりません。
そんな有能な術者をもってして、なぜこのようなことになったか。それは、手術の終了時に、切開創の確認が不十分であったからと思われます。
私もプロのオペレーターですので、術後にこのようなトラブルが起こったことだけで先生をせめる気はありません。手術では想定外のことが起こりうるものです。
しかし、もしこのトラブルが起こっていたら、翌日外来で診たときに修正しないといけません。そのために翌日見ているわけです。それもされていないことに、鄭先生と二人で驚いてしまいました。
早く終わることを重視すると、すばらしい術者をもってしても、このような問題が発生しうるということです。
ちなみに、この状態でも視力はちゃんと出ていましたし、先生はほとんどの症例で問題なく良い手術をされていると思われます。やはり患者さんにとって、怖い眼の手術が早く終わることはうれしいことでしょうから、この先生の手術を否定するものではありません。
参考にしていただければ幸いです。
●最近ある多焦点眼内レンズ(2重焦点眼内レンズ)の取り扱いについて
よくある誤解を修正しておきたいのですが、多焦点眼内レンズは2焦点、すなわち、近くと遠くだけにピントが合うということです。2でも1と比較すると、多、には違いないのですが・・・
もう一つ誤解のないように言っておきますと、多焦点眼内レンズを入れる手術の手技は、従来からある単焦点眼内レンズと全く同じで、入れるものが違うだけなので、特に高度な医療というわけではありません。国が指定する「高度先進医療」というカテゴリーに入っていますが、「レンズが今までよりは高度な技術で作られている」というだけです。
当院では多焦点眼内レンズは取り扱っておりません。
●その理由
多焦点眼内レンズの代表的なものは、中心部が遠、そのまわりが近、その周りが遠、そのまわりが近・・・・・のように、リング状に2つのレンズが存在しているという構造になっています。
すなわち、入ってくる光を近くと遠くに2分割しているわけです。
ということは、物理的に言うと、近くも遠くも、単焦点レンズの場合と比べて半分ずつのクリアー度でしか見えてないというわけです。
なので、もともとの要求度が高くない人は、「遠くも近くも両方見えるしうれしい」とお感じになるわけですが、要求度のある程度高い人は、「近くも遠くも見えない」となる可能性があるわけです。
さらに、どういうわけか多焦点眼内レンズが目に全く合わないという人がある一定数いらっしゃるようで、そういう方が手術を受けると、術後に永遠と続く眼痛や頭痛に悩まされるというとんでもないことになります。
当院にも、他院で先生に勧められて多焦点眼内レンズを入れたが、こんなはずじゃなかったと嘆いている患者さんがいらっしゃいます。例として、以下のカルテをご覧ください。

10年以上前より多焦点のコンタクトレンズは存在しておりますが、このコンタクトレンズが大ブレークしているという話は聞きません。やってみたけど見えが悪いとか頭痛がひどいのでやめたという患者さんを数多く見ました。
コンタクトは気に入らなければやめればしまいです。しかし、それを目の中に入れてしまうのはどうなのでしょうか。眼内レンズは一度目に入れたら実質取り出せません。取り出すと目の中がぐちゃぐちゃになるからです。
多焦点眼内レンズを自分に入れたという眼科医に出会ったことがありませんし、自分の親に入れたという人も聞いたことがありません。
片や、 従来のレンズで、当院で大高が執刀した大高の母はいつも大喜びしています。大高の叔母(樫山徳子、横浜市金沢区在住)も大喜びしています。眼科界のすべてを知る中村泰久先生が奥様(奥様も眼科医)の白内障手術を横浜相鉄ビル眼科医院で大高が執刀せよ、とご指名下さったのですが、奥様はご自身の眼科医としての判断で多焦点レンズではなくて単焦点を選択され、今とても満足して下さっています。
当院では、当院を信じてくださる患者さんのために、実績があってほとんどの患者さんに喜んでもらえる技術だけを採用しております。たとえ目新しくとも、喜ぶ人もいるけど、後悔している人もたくさんいる、そのような技術は採用しないことにしています。みんなが飛びついたが、その後死屍累々という技術をたくさん見てきましたから。
以上のような理由で、当院は多焦点眼内レンズをあえて採用していません。
また、コンタクトで多焦点の決定的な商品が開発できなかったものが、より開発の難しい眼内レンズ(コンタクトは試作品を試すのが簡単ですが、眼内レンズは人間で簡単に試せないから)で今後開発されるとも思いませんから、今後も採用の予定はありません。
もちろん手術を手掛けてらっしゃる先生方のご努力を否定するものではありませんし、希望される患者さんの気持ちもわかります。ご希望の患者さんは、たいへん申し訳ございませんが、採用されている病院を受診していただければ幸いです。
●よくある質問ですが・・・なぜ多焦点眼内レンズを推奨する先生と推奨しない先生がいるのでしょうか?
以下は自分のつぶやきです。気に入らない場合は忘れてください。
二人の医師が180度違うことを勧めている場合、医師が儲からない方法を勧めてくれている側が正しい事がほとんどだと自分は思っています。歯科なんかでよく経験します。
白内障手術医の体は一つなので、その医師が手術の難しい重症例も受け入れて年間に手術できる患者さんの数は1000人ぐらいと限りがあります。
もしキャパシティいっぱいに手術できるほど患者さんがいる場合、病院の収入をさらに増やすには・・・商売の用語で言うと、「客単価をあげる」しか方法がありません。
白内障手術を受ける患者さんの客単価を上げるには・・・多焦点眼内レンズを勧めるのはとても有効な方法です。
病院も事業です。客単価を上げて、より多くの収益を得ようとすること自体は自分は否定しません。
多焦点を入れて、近くも遠くも見えるようになったので良かったと言っている人は間違いなくいます。なので、この技術自体も自分は否定はしません。
「この手術を受けると、体にフィットした場合、近くも遠くも見えますから、とても幸せになれます。ですが、一部、上記カルテのように、とんでもない後遺症に悩んでいる人もいます。多焦点眼内レンズは一度入れると事実上交換ができないので、人生めちゃめちゃになるかもしれません。それでも良ければご検討下さい」という説明がちゃんとあるならば、それは「新しい技術を導入し、それを選択する患者さんにその技術を提供し、結果として客単価を上げることに成功している病院」かと・・・
そういう説明のない病院は「儲け主義の病院」かと・・・
自分らは、患者さんにとっての最大多数の最大幸福を追求して、それによってより多くの患者さんから信頼されることにより、継続的な医業をやっていきたいと考えています。患者さんの浄財のおかげで生活するに十分な報酬をいただいていますから、「客単価を上げたい」とも思っていませんし、「儲け主義」と言われるのも嫌です。
なので、自分らは、「多焦点眼内レンズは、あなたにに合うか合わないか、入れてみるまでわかりません。幸せになれるかもしれませんが、もしかして人生めちゃめちゃになるかもしれません。従来からある単焦点眼内レンズはそんな大問題起こりませんし、若い人からお年寄りまで幸せになっている人がいっぱいいますから、1つしかない大切な自分の体を使ってそんな博打(ばくち)はうたないでください」と伝えているというわけです。
最近うちで白内障手術を受けてくださった若い内科ドクターも、「多焦点眼内レンズに興味があったが、大高先生のホームページを見て単焦点眼内レンズを選択してほんとうに良かった」とおっしゃってくださいました。
うまく説明できていないかもしれませんが、みなさんなりにご理解いただければ幸いと存じます。
●手術例
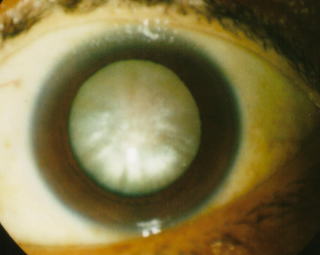
下の左の写真は白内障の中でも最も難症例であるMature type(成熟型)といわれるタイプです。進みきった白内障のために、瞳の中が真っ白なのがわかっていただけると思います。ふつうこんな目、見たこと無いでしょ? こうなると、矯正視力は0.01もありません。
こうなると手術がたいへんです。白内障の手術が一般的になった現代、こういう症例にこそ腕の差が出ますので、プロが見てもうなるような手術を常にできるように技術を磨いています。
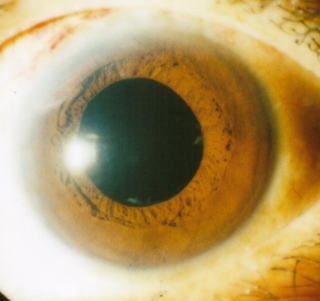
下の右の写真が術後です。瞳が真っ黒に戻っています。目の中は暗いので、白くなった水晶体核を取り出して入れた透明な眼内レンズをとおして、黒く見えるわけです。眼内レンズは透明すぎて写真では全く見えません。反射光は角膜で反射しているものです。手術1週間目です。われながらきれいにできていると思います。
手術は、麻酔も含めて痛みが全く無かったと皆さんおっしゃいますね。その点は一番安心してください。手術をうまくやることは当然として、痛くない麻酔に徹底的にこだわっています。ここが患者さんにとっては一番の心配事ですからね。
 ⇒
⇒ 
●以下、ご紹介くださる先生に代表されるプロと、プロ級の知識を求める患者さん向けです(若いアトピーの患者さんなど)。
上の症例はNSが進行しすぎてmature+intumescerntになった、最も難易度の高い症例です。PEAではなくて、ECCEで施行後1週間の写真です。虹彩のダメージも上方に最小限で、うまくできていると思います。
Matureは、
NSが進んで真ん中が茶色いもの
NSが進みに進んで真ん中まで真っ白なもの
Corticalが進んで真ん中まで真っ白なもの
の3タイプに頭の中で分けて、中が茶色いものはECCEで施行するようにしています。
誤解を恐れずに言うと、普通の症例はPEAで確実に処理できてあたりまえです。
こういう時代だからこそ、上の写真のような難症例をECCEを使って確実に処理できる技術を重視しています。もちろんPEAでも可能ですが、破砕した核で後嚢を破損するリスクを考え、あえて10倍ぐらいめんどうでもECCEを選択しています。迷ったらECCE、ですね。先人のお言葉は重いです。
matureの場合、トレパンブルーで染色しています。染色の過程で、トレパンブルーが角膜内皮に接触すると、内皮は大幅に減少しますので、注意が必要です。試行錯誤の上、最近は内皮に全く接触させることなく、しかも前嚢をばっちり染められるようになりました。その後CCCの時にヒーロンVを使用することにより、ここ2年はmature+intumescent例でもCCCの成功率100%です。
当院ではインターネットを見たアトピーの患者さんが多くいらっしゃいます。この場合、「mature+intumescent+ASC+若年症例」という最も難しいタイプが多々ありますが、それもすべて問題なくクリアーできています。私の個人の技術によるところと自慢したいですが、正直、ヒーロンVには大いに助けられています。なので、良い道具を使う技術がうまい、ということにしておいてください(^^)。これかもうまく使っていきたいですね。
ECCEの時は、かならずCCCのあと、10時と2時の前嚢にintentional tearを入れるようにしております。チン氏帯が弱い症例も多く、tearを入れないと、嚢ごと出てしまうことがありますので。しかし、トレパンブルーでばっちり染めて、最高のCCCができて、しばし自己満足にひたった後、tearを入れるのは辛いものですが(^_^;)・・・・・・
プロの方は3時と6時に残るcortexを発見されると思います。Matureの時は前嚢にcortexがつよくこびりついています。しかもtearを入れていますので、I/Aはあっさりと終わらせたいので、無理にとりません。名より実をとるための、このへんの見切りも大切にしています。
ECCEのときは、ケラトリングを使って、最後に何度も乱視をチェックしながら縫合します。ここをきちっとやると、術後の乱視は2D程度の許容範囲内に収まります。
トップページへ
mail: otaka@isao.com